SMFM 胎児異常相談シリーズ #4: 泌尿生殖器異常
Mar 23, 2023
序章
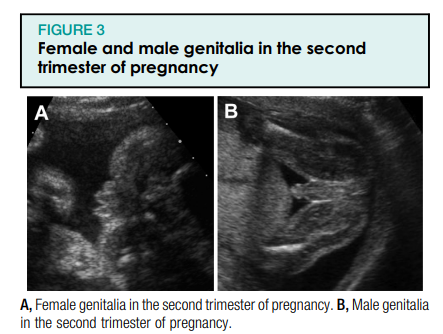
胎児泌尿生殖器系には、胎児の腎臓、尿管、膀胱、および内性器と外性器が含まれます。 妊娠第 1 期以降の胎児泌尿生殖器系の標準的な超音波検査には、胎児の腎臓と膀胱の可視化が含まれます (図 1、A と B、および 2)。 腎盂は、妊娠の第 2 および第 3 期に前後径の軸方向ビューで拡張を評価する必要があります (図 1、C)。 胎児の生殖器は、複数の妊娠で検査する必要があります。これは、絨毛膜性の決定に役立つため、または患者が X 連鎖遺伝性疾患のリスクがある場合など、医学的に示されている場合です (図 3)。 さらに、妊娠 16 ~ 17 週後に羊水を生成する胎児の腎臓の機能評価を提供するため、羊水量の測定を実行する必要があります (図 4)。 したがって、腎臓の病理は、羊水量の増加と減少の両方をもたらす可能性があります。




必要に応じて、詳細な超音波検査 (76811) には副腎の検査と腎動脈の検査が含まれる場合があります (図 5)。 胎児性器の検査も含まれています。

泌尿生殖器系の異常は、最も一般的な胎児の構造奇形の 1 つです。 そのような異常は、軽度(例、軽度の尿路拡張)から重度の生命を脅かす異常(例、両側腎無形成)までの範囲に及ぶ。
腎臓は羊水の産生に関与しているため、尿の産生または排泄を損なう深刻な腎臓の異常(例、尿路閉塞)は、重度の羊水過少症を引き起こす可能性があり、肺低形成につながり、生命を脅かす可能性があります。 胎児の膀胱と腎盂は比較的容易に可視化できるため、通常、腎臓の異常は容易に検出されます。 片側腎無形成や骨盤腎など、特定がより困難な異常は、生命を脅かしたり、胎児に害を及ぼす可能性が低くなります。
ほとんどの腎異常は孤立しており、原則として、根底にある異数性または遺伝性症候群のリスクは低い. 例外は多発性嚢胞腎で、常染色体劣性または優性疾患に関連している可能性があります。 他の遺伝的症候群は、さまざまな形態の多嚢胞性または多嚢胞性腎によって特徴付けられます。 したがって、嚢胞性腎疾患は、他の異常や遺伝性疾患を探すために慎重な評価を促す必要があります。
このコンサルトでは、以下の泌尿生殖器異常の超音波診断、遺伝子評価、潜在的な治療と転帰について概説します。
1 副腎神経芽腫
2 常染色体劣性多発性嚢胞腎
3 膀胱出口閉塞
4 重複回収システム
5 異所性尿管瘤
6 尿管
7 尿道下裂
8 多嚢胞性異形成腎
9 卵巣嚢腫
10 骨盤腎
11 腎無形成
12 腎盂拡張
13 うりのま
腎臓や泌尿器の病気を持つ新生児の場合、大人もこの点で多くの問題を抱えています。 成人の場合、腎臓病を予防する必要があります。 ほとんどの腎臓病は、腎機能の異常によって引き起こされ、腎臓が体内の代謝物や毒素を正常に排泄できなくなります。 しかし、Cistanche には腎臓病の予防効果があることがわかりました。 カンカは副腎機能を調節し、肝臓を保護し、尿酸を減らすことができます。 体が腎臓への過度の負担を軽減し、腎臓病の発生率を減らすのに役立ちます.

コーディング
胎児泌尿生殖器異常をコーディングする場合、Society for Maternal-Fetal Medicine Coding Committee は、国際疾病分類、第 10 版、コード シリーズ O35.8XX を利用することを推奨しています。
謝辞
著者は、Mary E. Norton, MD に感謝したいと思います。 Jeffrey A. Kuller、MD。 および Angie C. Jelin, MD は遺伝学の内容のレビューを提供し、Joseph Wax, MD はこのコンサルトの一般的なレビューを提供しました。
参照
1. 詳細な妊娠第 2 期および第 3 期の産科超音波検査を実施するための AIUM 実践パラメータ。 J Ultrasound Med 2019;38:3093–100.
副腎神経芽腫
母体胎児医学会 (SMFM); ジェフリー・スパーリング医学博士
序章
胎児の副腎は、妊娠の最初の三半期の終わりまでに超音波検査で見ることができます。 妊娠第 2 期には、低エコー皮質と高エコー髄質を伴う皮髄分化が観察されます。 腺のサイズは妊娠中に増加しますが、腎臓より小さいままです。 妊娠後期の胎児の副腎の外観は、新生児の副腎の外観に似ています.1
神経芽細胞腫は、胎児の副腎塊の 50% を占めます.2,3 白人の乳児に多く、女性よりも男性にわずかに多く見られます.2 神経芽細胞腫は、交感神経系の神経堤細胞に発生します。 ほとんどの症例は副腎から発生しますが、後縦隔にも発生する可能性があります.2
意味
神経芽細胞腫という用語は、交感神経節細胞から発生するさまざまな神経芽細胞腫瘍 (神経芽細胞腫、神経節芽細胞腫、神経節神経腫など) を指します 2。 4
超音波所見
副腎神経芽細胞腫は一般に、腎臓や他の後腹膜構造に隣接しているが、それらとは分離された、十分にカプセル化された嚢胞性または充実性の塊として現れる (図 3)。 カラードップラー検査の所見はさまざまに報告されており、末梢血流、血流なし、または腫瘤の高エコー性側面の内部血管新生が含まれます.3,5 通常、単一の栄養動脈は存在せず、より一般的な横隔膜下気管支肺隔離 (BPS) を示唆します。 .6

関連する異常
生後、神経芽細胞腫は、リフラウメニ症候群、ヒルシュスプルング病、および神経線維腫症 1 型と関連していますが、これらの関連は出生前の症例では報告されていません。 神経芽細胞腫が胃腸管を著しく拡大および圧迫すると、羊水過多症が発生する可能性があります.7 カテコールアミンの上昇が報告されており、頻脈、高血圧、吐き気、嘔吐などの母体の症状を引き起こす可能性があります.8 さらに、カテコールアミンの放出は胎児心筋症と関連しています。まれに、胎児神経芽細胞腫が肝臓に転移することがあります.10

鑑別診断
この領域の腫瘤の鑑別診断には、副腎嚢胞 11 (孤立した、または多嚢胞性異形成腎またはベックウィズ・ヴィーデマン症候群に関連する)、副腎出血 12、横隔膜下 BPS、13 肝腫瘍、および副腎性器症候群 (先天性副腎過形成に続発する) が含まれます。 Beckwith-Wiedemann症候群に関連する副腎嚢胞の出血が報告されており、その場合、外観は複雑な腫瘤のようである.15
遺伝子評価
胎児神経芽細胞腫は通常、散発的な所見です。 超音波検査でそれ以上の異常が認められず、家族歴に目立たない場合は、通常、標準的な異数性スクリーニングを超える遺伝子評価は推奨されません。
妊娠・出産管理
胎児水腫、羊水過多症、またはその両方は、まれな状況で発生する可能性があり、通常は大きな病変または転移性疾患の状況で発生します。 したがって、シリアル超音波検査を実行する必要があります。 一連の超音波評価は、進行する可能性のある副腎出血を除外するのに役立ちます.4,16 出生前および出生後の管理を計画および調整するために、小児腫瘍学、新生児学、および外科とのコンサルテーションを取得する必要があります。 一般に、妊娠中絶は、重大な胎児異常が検出された場合に患者に提供されるべきオプションです。
しかし、神経芽細胞腫のほとんどの場合、予後は良好で転帰も良好です。 共有された患者の意思決定には、予後に関する徹底的な評価と学際的なカウンセリングが必要です。 妊娠中絶を追求する場合は、組織学的評価により診断を確定できます。
ほとんどの場合、経腟分娩が適切であり、帝王切開は通常の産科的適応症のために予約する必要があります。 帝王切開分娩は、破裂または軟部組織難産を防ぐために、非常に大きな嚢胞性副腎腫瘤に対して潜在的に好ましいと示唆されています。 分娩前の副腎嚢胞吸引は、出血、悪性腫瘍の播種、早産、または感染を引き起こす可能性があるため、議論の余地があります。 胎児に危害の証拠がある場合は、早期出産を考慮して、三次医療センターでの分娩が推奨されます。 超音波、磁気共鳴画像法、またはその他の画像診断法を含む出生後の調査が推奨されます。 上記の画像検査、最終診断、および新生児の状態の結果に基づいて、待機的管理、針生検、または外科的探索が必要になる場合があります。
予後
一般に、予後は良好で、神経芽細胞腫は子宮内または出生直後に治癒することさえあります.この病変の再発リスクは不明ですが、低い可能性があります。
まとめ
神経堤細胞に由来する胎児副腎神経芽細胞腫は、小児期に最も頻繁に診断される頭蓋外固形腫瘍です。 これらのまれな腫瘍は、優れた出生後の予後と関連しています。 胎児水腫および羊水過多症の兆候を評価する連続超音波検査による綿密な監視が推奨されます。 小児腫瘍学、新生児学、および外科との出産前の相談が推奨されます。

参考文献
1. ノートン ME。 産科および婦人科の EBook におけるカレンの超音波検査。 エルゼビア健康科学; 2016年。
2. Goodman MT、Gurney J、Smith M、Olshan A. 交感神経系腫瘍。 小児および青年におけるがんの発生率と生存率: 米国 SEER プログラム。 1975;1995:65–72。
3. Sauvat F、Sarnacki S、Brisse H、他。 周産期に診断された副腎の限局性腫瘤の転帰:レトロスペクティブな多施設共同研究。 がん:アメリカがん協会の学際的国際ジャーナル。 2002;94(9):2474–80.
4. フィッシャー JPH、トウェドル DA。 新生児神経芽腫。 胎児および新生児医学のセミナー 2012 年 8 月;17(4):207–15.
5. Schwärzler P、Bernard JP、Senat MV、Ville Y. 胎児副腎腫瘤の出生前診断: カラードップラー超音波検査による出血と固形腫瘍の区別。 産科および婦人科における超音波: 産科および婦人科における超音波の国際学会の公式ジャーナル。 1999;13(5):351–5.
6. Curtis MR、Mooney DP、Vaccaro TJ、他。 副腎塊の出生前超音波特性評価:神経芽細胞腫と横隔膜下葉外肺隔離の区別。 Journal of Ultrasound in Medicine 1997;16(2):75–83.
7. チョー JY、リー YH。 胎児腫瘍:出生前の超音波所見と臨床的特徴。 超音波検査 2014;33(4):240.
8. ジェニングス RW、ラクアグリア MP、レオン K、ヘンドレン WH、アジック NS。 胎児神経芽細胞腫:出生前診断と自然経過。 Journal of Pediatric Surgery 1993;28(9):1168–74.
9. Inoue T、Ito Y、Nakamura T、Matsuoka K、Sago H. カテコールアミン分泌神経芽細胞腫は胎児水腫を引き起こします。 ジャーナル・オブ・ペリナトロジー 2014;34:405–7.
10. Desai G、Filley RA、Rand L. 肝転移を伴う副腎外神経芽細胞腫の出生前検出。 J Ultrasound Med 2009;28(8): 1085–90.
11. Patti G、Fiocca G、Latini T、Celli E、Bellussi A、Nazzicone P. 両側副腎嚢胞の出生前診断。 ジャーナル・オブ・ウロロジー 1993;150(4): 1189–91.
12. Strouse P、Bowerman RA、Schlesinger AE。 胎児副腎出血の出生前超音波所見。 Journal of Clinical Ultrasound 1995;23(7):442–6.
13. Rubenstein S、Benacerraf B、Retik A、Mandell J. 胎児副腎腫瘤: 超音波検査による外観と鑑別診断。 産科および婦人科における超音波 1995;5(3):164–7.
14. Maki E、Oh K、Rogers S、Sohaey R. 胎児の副腎腫瘤のイメージングと鑑別診断。 J Ultrasound Med 2014;33(5):895–904.
15. Gocmen R、Basaran C、Karcaaltincaba M、他。 Beckwith-Wiedemann症候群の不完全な形の両側性出血性副腎嚢胞:MRIおよび出生前の米国所見。 腹部画像 2005;30(6):786–9.
16.ビルケマイヤーKL。 固形先天性腹部腫瘤の画像化:文献のレビューと画像解釈への実際的なアプローチ。 Pediatr Radiol 2020 Dec;50(13):1907–20.
17. ロンドン W、キャッスルベリー R、マセイ K 他 Children's Oncology Group における神経芽細胞腫のリスクグループ層別化のための 365 日を超える年齢カットオフの証拠。 ジャーナル オブ クリニカル オンコロジー 2005;23(27): 6459–65。
18. Holgersen LO、Subramanian S、Kirpekar M、Mootabar H、Marcus JR。 出生前に診断された副腎腫瘤の自然解消。 Journal of Pediatric Surgery 1996;31(1):153–5.
常染色体劣性多発性嚢胞腎
母体胎児医学会 (SMFM); ケイト・スワンソン医学博士
序章
常染色体劣性多発性嚢胞腎(ARPKD)は、生児出生の 20 人に 1 人の割合で発生すると推定されるまれな遺伝性疾患です。0001 症状にはばらつきがあり、罹患した個人の平均余命を変える新しい進歩がありますが、依然として特に出生前に診断された場合、罹患率と死亡率が高い病気。
意味
ARPKDに罹患した患者は通常、染色体6p21上のPKHD1遺伝子に両アレル病原性多様体を有する。 これらの変異体は、腎尿細管および肝胆管の上皮細胞の一次繊毛または基底体複合体に見られるタンパク質であるフィブロシスチンの産生に影響を与えます.2 これらの変異は、集合管の伸長および拡張、ミクロシスチンの形成、およびその結果、罹患者は末期腎疾患および肝胆道疾患を発症します。
超音波所見
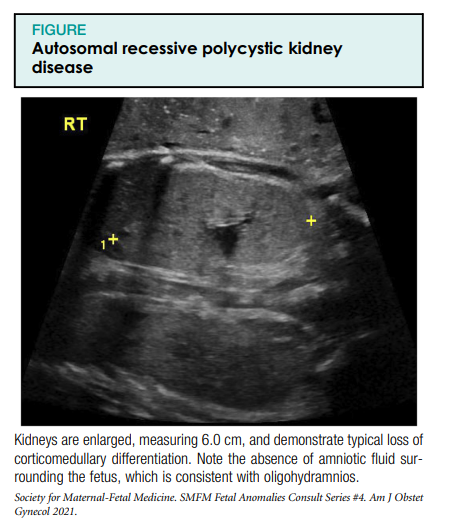
There is wide variability in the prenatal presentation of ARPKD. In some cases, enlarged hyperechoic kidneys with poor corticomedullary differentiation can be identified in the second trimester of pregnancy. Frequently, the kidneys are quite enlarged, ranging from 4 to 15 standard deviations above normal in size. In addition, oligohydramnios or hydramnios are frequently present in ARPKD. In more subtle cases, mild enlargement and a hyperechoic cortical rim may be the only findings. In the third trimester of pregnancy, larger cysts >3mmほど大きくなることがあります。 これらの嚢胞は、両側性または片側性である可能性があります。 場合によっては、出生前に異常が確認されないこともあります(図)4。
関連する異常
超音波検査で疑われることがある羊水過少症または羊水過多症とその結果生じる肺形成不全を除けば、追加の超音波検査の異常はまれです。 肝線維症と胆道形成不全は罹患患者によく見られますが、これらの所見が出生前に確認されることはめったにありません.4,5
鑑別診断
Bardet-Biedl 症候群は、肥大した嚢胞性腎を出生前に示す別の繊毛症です。 Bardet-Biedl 症候群患者では軸後多指症が一般的であり、ARPKD との鑑別に役立ちます。 さらに、バルデ・ビードル症候群の患者では、腎実質は通常、より均質です.6 メッケル・グルーバー症候群は、肥大した嚢胞腎を呈する可能性のある別のまれな常染色体劣性疾患です。 嚢胞はしばしば ARPKD よりも早く出現します。 軸後多指症および中枢神経系の奇形は、メッケル・グルーバー症候群でよく見られます.5
遺伝子評価
ARPKDが疑われる場合は、出生前診断検査を提供する必要があります。 さらに、ARPKD を含む単一遺伝子疾患は検出されませんが、特に追加の超音波所見がある場合は、出生前診断が実行されるときに染色体マイクロアレイ分析を提供できます。 絨毛膜絨毛サンプリングまたは羊水穿刺によって得られた組織の分子遺伝学的検査を使用して、PKHD1遺伝子の病原性変異体を特定できます。 この遺伝子に2つの病的バリアントが存在することで、ARPKDの診断が確定します。 ただし、診断に対する組織病理学的および臨床的サポートが強力な場合でも、バリアント検出率は80%から85%の範囲です.7,8追加の異常、血族、または特定の状態の家族歴がある場合、遺伝子パネル検査またはエクソームシーケンシングが役立つ場合があります。
妊娠・出産管理
特に初期の羊水過少症または羊水過多症の状況では、出生前にARPKDと特定された個人の予後が悪いことを考えると、罹患した胎児の患者には妊娠中絶を提案する必要があります。 妊娠を継続することを選択した親は、分娩時に新生児に快適なケアを提供する必要があります。 妊娠中は、連続超音波検査が腎臓の大きさと羊水量を評価するのに役立ちます。 腎臓が大きく肥大すると腹囲が大きくなり、正期産での経膣分娩ができなくなる可能性があるため、帝王切開が必要になる場合があります.10

予後
ARPKD の症状と予後には、著しいばらつきが存在します。 出生前に診断された ARPKD は、新生児期または小児期に特定された ARPKD よりも予後不良と関連しています。 出生前の超音波検査で羊水過少症または羊水過少症が確認された人は、肺形成不全のリスクが高く、生後 1 年以内の死亡率は約 30% です。トランケーティング バリアントを持つ患者は、ミスセンス バリアントを持つ患者よりも予後不良になる可能性が高くなります.3
生後 1 か月を超えて生存した個人の予後は良好で、10 年生存率は 82% と報告されています。 しかし、これらの患者は通常、透析と腎移植を必要とし、高血圧、肝線維症、および門脈圧亢進症を頻繁に発症します.12
まとめ
ARPKD は、出生前の超音波検査で診断されることはめったにありません。 ただし、それが特定されると、重大な罹患率と死亡率に関連付けられます。 表現力が変化する常染色体劣性疾患であるため、妊娠に罹患している患者の両親と兄弟は、妊娠に罹患しているリスクについて評価し、カウンセリングを受ける必要があります。
参考文献
1.ウィルソンPD。 多発性嚢胞腎。 N Engl J Med 2004;350:151–64。
2. Ward CJ、Yuan D、Masyuk TV など ARPKDタンパク質の細胞および細胞内局在; フィブロシスチンは一次繊毛に発現しています。 Hum Mol Genet 2003;12:2703–10.
3. Denamur E、Delezoide AL、Alberti C、他。 常染色体劣性多発性嚢胞腎の胎児および新生児における遺伝子型と表現型の相関。 腎臓 Int 2010;77:350–8.
4. アヴニ FE、ガレル L、カサート M、他。 遺伝性嚢胞性腎疾患の周産期評価:超音波検査の貢献。 Pediatr Radiol 2006;36:405–14。
5. Erger F、Brüchle NO、Gembruch U、Zerres K. 常染色体劣性多発性嚢胞腎およびその他の遺伝性嚢胞腎疾患を有する出生前に影響を受けた患者の大規模コホートにおける出生前の超音波、遺伝子型、および転帰。 Arch Gynecol Obstet 2017;295:897–906.
6. メアリー L、チェネン K、ストッツェル C 他 Bardet-Biedl 症候群: 既知の Bardet-Biedl 症候群遺伝子に両アレル病原性変異を有する 45 人の胎児の出生前症状。 クリン・ジュネ 2019;95:384–97.
7. Bergmann C、Senderek J、Schneider Fなど。 常染色体劣性多発性嚢胞腎 (ARPKD) の出生前診断を要求する家族における PKHD1 変異。 ハム・ミュータット 2004;23:487–95.
8. グアイ・ウッドフォード LM、デズモンド RA。 常染色体劣性多発性嚢胞腎:北米での臨床経験。 小児科 2003;111:1072–80.
9. Guay-Woodford LM、Bissler JJ、Braun MC、他。 常染色体劣性多発性嚢胞腎の診断と管理に関する専門家のコンセンサス勧告:国際会議の報告。 J Pediatr 2014;165:611–7.
10. Dukic L、Schaffelder R、Schaible T、Sütterlin M、Siemer J. [遺伝性多発性嚢胞腎による胎児腹囲の大幅な増加]。 Z Geburtshilfe Neonatol 2010;214:119–22.
11.スウィーニーWE、アヴナーED。 多発性嚢胞腎、常染色体劣性。 ワシントン州シアトル:ワシントン大学。 2021年。
12. Bergmann C、Senderek J、Windelen E、他。 常染色体劣性多発性嚢胞腎 (ARPKD) 患者 164 例における PKHD1 変異の臨床的影響。 腎臓 Int 2005;67:829–48。
膀胱出口の閉塞
母体胎児医学会 (SMFM); アン・マーディ医学博士
序章
胎児膀胱出口閉塞(または下部尿路閉塞[LUTO])は、最も一般的には後部尿道弁および尿道閉鎖症によって引き起こされ、異常な腎発達および肺低形成につながる可能性があります。 これは、周産期の罹患率と死亡率が高いことに関連しています。
意味
出生前に検出されるLUTOは、発育中の胎児の下部尿路(膀胱出口)の閉塞が原因で発生し、巨大嚢胞、肥厚した膀胱壁、および腎実質の嚢胞性異形成を伴うまたは伴わない両側性水腎症を引き起こします。
超音波所見
In the first trimester of pregnancy, megacystis, or an enlarged bladder, is commonly defined as a sagittal length >7 mm.1e3 After the first trimester of pregnancy, there is no single definition of megacystis, with many different definitions found in the literature.4 One study defined the normal sagittal length as the gestational age in weeks minus 5 mm (95% upper or lower confidence interval [CI]¼7); megacystis was defined as greater than the upper limit of the 95% CI for the gestational age.5 A thickened bladder wall is defined as one that measures >3mm。 水腎症は、腎盂の前後径で測定して、妊娠第 2 期で 4 mm、妊娠第 3 期で 7 mm の拡張と定義されます (図 1)。 「キーホール」サインとしても知られる後部尿道の拡張は、一般的に後部尿道弁に関連しています (図 2)。 さらに、高い膀胱圧からの逆流のために、尿管の拡張が見られることがあります。 腎臓は、嚢胞性異形成を発症するか、またはエコー原性および萎縮になる可能性があります。


関連する異常
LUTO のほとんどの症例 (78%) は隔離されています. 膀胱または腎臓の破裂の結果として、尿中の腹水および腎周囲の尿腫が発生する可能性があります。
鑑別診断
LUTO の最も一般的な病因は、排尿をブロックする弁として機能する後尿道の先天性膜である後尿道弁 (63%) です。 古典的な特徴には、巨大膀胱、肥厚した膀胱壁、拡張した後部尿道 (「鍵穴」サイン)、両側性水腎症または皮質嚢胞、および羊水過少症が含まれます。 尿道閉鎖症は LUTO の 2 番目に多い病因であり (10%)、拡張した尿道や鍵穴の外観はありませんが、非常に肥大した膀胱と同じ外観を持つことがあります。 男性にのみ発生する後部尿道弁とは異なり、尿道閉鎖症は男性と女性の両方の胎児に発生する可能性があります.6
拡張膀胱の鑑別診断におけるその他の状態には、プルーンベリー症候群 (腹筋の弛緩または欠如のトライアド、薄壁の拡張膀胱、および停留精巣)、異数性 (最も一般的には 13、18、または 21 トリソミー)、巨大膀胱 - 巨大尿管症候群(重度の膀胱尿管逆流)、および巨大膀胱 - 微小コロニー症候群(後部尿道の拡張を伴わない薄壁膀胱; 正常または増加した羊水).6,7 女性の胎児では、中隔異常によって引き起こされた拡張した膣が模倣する可能性があります.拡張した膀胱。 排泄腔の持続性(膀胱、直腸、および膣が単一の会陰開口部に収束すること)も考慮する必要があります。 大規模なケース シリーズでは、LUTO の出生前診断の 26.9% が偽陽性であることがわかりました。 これらの症例における最も一般的な出生後の最終診断は、膀胱尿管逆流 (24.5%)、排泄腔ジストロフィー (18.9%)、および水腎症 (11.3%) でした。 5 例では、妊娠中に閉塞が解消されました。

遺伝子評価
膀胱出口の閉塞が検出された場合は、羊水穿刺または絨毛膜絨毛サンプリングおよび染色体マイクロアレイ分析(CMA)による診断検査を提供する必要があります。 拡張した膀胱と重度の羊水過少症のために羊水穿刺が実行できない場合は、胎盤生検または膀胱穿刺によって得られた液体で検査を行うことができます。 超音波所見またはスクリーニング検査の結果が一般的な異数性を示唆している場合、これらの検査結果が予想される場合は、CMA に反射して、最初に核型分析または蛍光 in situ ハイブリダイゼーションを実行することが合理的です。 追加の異常、血族関係、または特定の状態の家族歴がある場合、CMA では単一遺伝子 (メンデル) 障害を検出できないため、遺伝子パネル検査またはエクソーム配列決定が役立つことがあります。 エクソームシーケンシングを追求する場合は、複雑なゲノムシーケンシングの経験を積んだプロバイダーによる適切な検査前および検査後の遺伝カウンセリングが推奨されます。 適切なカウンセリングの後、無細胞 DNA スクリーニングは、特に一般的な異数性が疑われる場合に診断評価を拒否する患者のためのオプションです。
妊娠・出産管理
LUTO に関連する予後不良を考えると、妊娠中絶を提案する必要があります。 共有された患者の意思決定には、予後に関する徹底的な評価と学際的なカウンセリングが必要です。 妊娠を継続している患者については、胎児の腎機能を評価して胎児の介入を行うべきかどうかを判断するために、膀胱穿刺を連続して行うことが提案されていますが、予後マーカーとしての利点については議論があります.7 膀胱からの液体は 2 ~ 3 回完全に除去されます尿中電解質と膀胱補充の程度を順次測定します。 胎児尿の正常値は次のとおりです。<100 mg/dL, chloride<90 mg/ dL, osmolarity<200 mOsm/L, calcium<8 mg/dL, total protein<20 mg/dL, and beta-2-microglobulin<4 mg/dL.8 After the first vesicocentesis, a subsequent ultrasound examination can determine whether the bladder refills. The absence of a bladder refill usually indicates severe renal dysfunction, and no further vesicocenteses are recommended.7
推奨される胎児治療を伴う LUTO の病期分類システムが確立されています。 膀胱鏡検査は、尿道を通るガイドワイヤの通過または後方尿道弁のレーザーアブレーションによる診断と治療の両方を可能にします。 PLUTO(胎児下部尿路閉塞に対する経皮的膀胱羊水シャント)試験では、意図的治療分析において、膀胱羊水シャントは保存的管理と比較して生存を 28 日に延長しませんでしたが、実際の治療に基づいて生存を延長しました。 罹患率と死亡率は両方のグループで非常に高く、シャント合併症の発生率が高かった.この介入の適切な役割を決定するには、研究が必要です.10
完全な蘇生を希望する親は、レベル IV の新生児集中治療室 (NICU) を備えたセンターで出産する必要があります。 一般に、分娩方法は、通常の産科適応症と、重度の場合の蘇生に関する親の好みに基づいて決定する必要があります。 膀胱をシャントするための予定された早産は、有益であることが実証されていません。
予後
LUTO は、胎児および周産期の罹患率と死亡率の高さに関連しています。 最悪の予後は、関連する肺形成不全を伴う早期の重度の長期にわたる羊水過少症の存在下で見られます. 後部尿道弁を持つ患者のかなりの割合が、末期腎疾患を発症し、透析と移植が必要になります.13 これらの患者は、長期間のNICU滞在を必要とし、多くの場合、数年間胃切開チューブを必要とし、感染症や機械的透析の失敗を起こしやすい. さらに、後部尿道弁は膀胱に損傷を与える可能性があり、子供は、出生後および生涯にわたって尿失禁を達成するために、清潔な間欠的カテーテル法または膀胱手術を必要とする場合があります.
まとめ
胎児の LUTO は、膀胱の肥大、膀胱壁の肥厚、および水腎症を特徴とします。 後部尿道弁が原因であることが最も多い。 胎児の LUTO は、異常な腎臓の発達と肺の形成不全を引き起こす可能性があり、高い周産期の罹患率と死亡率に関連しています。 胎児介入の可能性を評価するために、膀胱穿刺と遺伝子検査を提供する必要がありますが、最適な介入と結果は不明です。 報告されている介入には、弁のアブレーションを伴うまたは伴わない膀胱鏡検査、膀胱羊膜シャント、または羊水注入が含まれます。 介入にもかかわらず、予後はしばしば不良であり、肺形成不全、末期腎疾患、および膀胱機能障害の発生率が高い。
参考文献
1. セビレ NJ、フォン カイゼンバーグ C、ルビオ C、スナイデルス RJ、ニコライデス KH。 妊娠10-14週の胎児巨大嚢胞。 Ultrasound Obstet Gynecol 1996;8:387–90。
2. Liao AW、Sebire NJ、Geerts L、Cicero S、Nicolaides KH。 妊娠 10-14 週のメガシスチス: 膀胱の長さによる染色体異常と転帰。 Ultrasound Obstet Gynecol 2003;21:338–41。
3. Kagan KO、Staboulidou I、Syngelaki A、Cruz J、Nicolaides KH。 11- 13-週間のスキャン: 全前脳症、外胚葉症、大嚢胞症の診断と結果。 Ultrasound Obstet Gynecol 2010;36:10–4.
4. Taghavi K、Sharpe C、ストリンガー MD。 胎児巨大嚢胞: システマティック レビュー。 J Pediatr Urol 2017;13:7–15.
5. Maizels M、Alpert SA、Houston JT、Sabbagha RE、Parilla BV、MacGregor SN。 胎児膀胱矢状長: 正常および肥大した胎児膀胱サイズを評価し、臨床転帰を予測するためのシンプルなモニター。 J Urol 2004;172:1995–9.
6. マリン G、トンクス AM、モリス RK、ガルドシ J、キルビー MD。 先天性下部尿路閉塞:人口ベースの疫学研究。 BJOG 2012;119:1455–64。
7. Ruano R、Dunn T、Braun MC、Angelo JR、Safdar A. 下部尿路閉塞: 出生前病期分類に基づく胎児介入。 Pediatr Nephrol 2017;32:1871–8.
8. Abdennadher W、Chalouhi G、Dreux S、他。 下部尿路閉塞における妊娠 13-23 週の胎児尿生化学:子宮内治療の基準。 Ultrasound Obstet Gynecol 2015;46:306–11.
9. Morris RK、Malin GL、Quinlan-Jones E、他。 胎児下部尿路閉塞(PLUTO)に対する経皮的膀胱羊水シャントと保存的管理:ランダム化試験。 ランセット 2013;382: 1496–506.
10. Haeri S、Simon DH、Pillutla K. 腎不全の胎児における胎児肺緩和のための連続羊水注入。 J Matern Fetal Neonatal Med 2017;30:174–6.
11. キルブライド HW、イースト J、ティボー DW。 生存限界の定義:妊娠中期の時期尚早の膜破裂後の致命的な肺形成不全。 Am J Obstet Gynecol 1996;175:675–81。
12. 中山 DK、ハリソン MR、デ ロリミエ AA。 出生時に現れる後部尿道弁の予後。 J Pediatr Surg 1986;21:43–5.
13.モリスRK、キルビーMD。 胎児介入の有無にかかわらず、LUTOの乳児における長期の腎臓および神経発達転帰。 Early Hum Dev 2011;87:607–10.
For more information:1950477648nn@gmail.com
